КУБАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
На правах рукописи
Зезарахова Марият Джамбулетовна
ВЫБОР РАЦИОНАЛЬНОГО СПОСОБА ЛЕЧЕНИЯ ПАХОВЫХ ГРЫЖ У БОЛЬНЫХ С ФАКТОРАМИ РИСКА
14.00.27 – хирургия
Автореферат диссертации
на соискание ученой степени
кандидата медицинских наук
Краснодар - 2007
Работа выполнена в Кубанском государственном медицинском университете (КГМУ).
Научный руководитель: доктор медицинских наук профессор
Савченко Юрий Павлович.
Официальные оппоненты:
доктор медицинских наук профессор
Авакимян Владимир Андреевич;
доктор медицинских наук профессор
Чернов Виктор Николаевич.
Ведущая организация: Ставропольская государственная
медицинская академия.
Защита состоится «____» _______ 2007г. в 10.00 на заседании диссертационного совета Д208.038.01 при КГМУ по адресу: 350063, Краснодар, ул. Седина, 4, тел. (861) 262-73-75.
С диссертацией можно ознакомиться в библиотеке КГМУ.
Автореферат разослан «____» ___________ 2007г.
Ученый секретарь
диссертационного совета ..............................................................................профессор Ю.Р. Шейх-Заде
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность исследования. Проблема выбора рационального способа хирургического лечения паховых грыж у больных с факторами риска была и остается актуальной и свидетельство тому более 400 оперативных методик, применяемых у лиц этой категории, не исключающих рецидива, послеоперационных осложнений и высокую летальность [В.Д.Федоров и соавт., 1991; И.В.Бабкова, В.В.Божко, 1999; В.Н.Янов, 2001; К.В.Пучков и соавт., 2004].
Актуальность данной проблемы обусловлена еще и широким распространением заболевания у мужского трудоспособного возраста (до 7%) и у пожилых людей (60%), имеющих по нескольку сопутствующих заболеваний, а также довольно высокую частоту рецидивов, особенно после больших и гигантских пахово-мошоночных грыж (от 10-14% при первичных грыжесечениях и до 30-35% при повторных операциях) [Г.М.Рутенбург и соавт., 1995; В.И.Ривкин, 1996; К.В.Новиков, 2001; В.Г.Сахаутдинов и соавт., 2002; В.Н.Егиев и соавт., 2003; А.Д.Тимошин и соавт., 2003].
Исходя из анализа исторического пути герниологии, нам представляется, что улучшение результатов лечения паховых грыж следует искать не столько в совершенствовании технических вопросов, сколько в оптимизации выбора хирургической методики в конкретной ситуации. Именно проблема определения наиболее рациональной хирургической тактики лечения паховых грыж является актуальной.
Решение этой проблемы особенно важно для общехирургических стационаров районных больниц, являющихся основным звеном в оказании хирургической помощи больным с паховыми грыжами. Нужны такие тактические подходы, которые позволяют хирургам осуществлять дифференцированный выбор способа герниопластики в зависимости от конкретной ситуации, используя арсенал современных наиболее надежных методик пластики, включая пластики местными тканями и пластики «без натяжения» с применением как лапароскопического, как и традиционного доступа. Это позволяет улучшить общие результаты лечения паховых грыж, обеспечивает качественную хирургическую помощь.
Цель исследования: улучшить результаты хирургического лечения паховых грыж у больных с факторами риска путем выбора оптимальных методов герниопластики.
Основные задачи исследования:
• Провести ретроспективный анализ ближайших и отдаленных результатов хирургического лечения паховых грыж после традиционных герниопластик у лиц с факторами риска.
• Оптимизировать ультразвуковую диагностику при ущемленных паховых грыжах.
• Изучить ультразвуковую картину течения раневого процесса при различных методах герниопластики.
• Разработать алгоритм выбора способа герниопластики в зависимости от состояния анатомических структур паховой области, возраста больного и наличия сопутствующей патологии.
• Дать сравнительную клиническую оценку ближайших и отдаленных результатов хирургического лечения больных, оперированных с учетом разработанного нами алгоритма выбора метода паховой герниопластики.
• Проанализировать и систематизировать возможные причины рецидивов паховых грыж у больных с факторами риска.
• Разработать и внедрить в практику патогенетически обоснованную модифицированную пластику задней стенки пахового канала по И.Л. Лихтенштейну.
Новизна результатов исследования
Научная новизна работы заключается в том, что впервые проведенный анализ результатов хирургического лечения паховых грыж у 398 больных с факторами риска позволил определить алгоритм выбора метода паховой герниопластики в зависимости от состояния анатомических структур паховой области (состояние задней стенки пахового канала и внутреннего пахового кольца), а также от возраста больного и наличия сопутствующей патологии.
Предложена схема выбора способа пластики в зависимости от вида паховой грыжи у больных с факторами риска.
Разработан модифицированный вариант операции И.Л.Лихтенштейна при паховых грыжах.
Впервые проведена оптимизация ультразвуковой диагностики ущемленных паховых грыж, а также проведено ультразвуковое исследование течения раневого процесса при различных методах герниопластики у больных с сопутствующей патологией. Предложено проводить динамическое ультразвуковое исследование раны в области герниопластики у больных с сахарным диабетом, ожирением, коллагенозами и т.д., в послеоперационном периоде с целью раннего выявления осложнений со стороны операционной раны.
Теоретическая значимость исследования
Для упрощения выбора между пластикой местными тканями и аллопластикой при паховых грыжах, а также для обучения хирургической тактике молодых хирургов предложено использовать разработанный алгоритм способа паховой герниопластики в зависимости от состояния задней стенки пахового канала, возраста и наличия сопутствующей патологии.
Предложенный видоизмененный вариант операции И.Л.Лихтенштейна является операцией выбора у пожилых больных, к преимуществам которой следует отнести высокую надежность при достаточной простоте исполнения и отсутствие необходимости общего обезболивания позволяет проводить раннюю активизацию больных, что существенно при выполнении операции у больных пожилого и старческого возраста с сопутствующей патологией.
Практическая значимость работы.
Пропагандируемая нами дифференцированная тактика хирургического лечения паховых грыж позволяет хирургу владеть широким арсеналом способов паховой герниопластики, включающим самые последние достижения науки. Она применима при любых видах паховых грыж и сопутствующих заболеваниях, позволяет дифференцированно подходить к выбору анестезии. На ее основе возможно полноценное и поэтапное обучение молодых хирургов.
Разработаны критерии выбора оптимальных методов герниопластики при паховых грыжах, показаны преимущества ненатяжной герниопластики у больных с факторами риска.
Предложенная нами герниопластика надежна, технически легко выполнима, не требует сложного оборудования, показана при рецидивных грыжах, является методом выбора при лечении большинства больных с факторами риска.
Применение ненатяжных способов герниопластики у больных с факторами риска позволяет улучшить непосредственные и отдаленные результаты хирургического лечения за счет: снижения длительности пребывания больного в стационаре, уменьшения интра - и послеоперационных осложнений, снижения летальности, отсутствия рецидивов, увеличения количества операции и расширения показаний к ненатяжным герниопластикам с учетом возраста и тяжести сопутствующей патологии .
Объем и структура диссертации. Диссертация изложена на 183 страницах машинописного текста. Состоит из введения, обзора литературы, 4 глав с описанием методики и результатов исследования, заключения, выводов, списка литературы (278 источника из них 90 на иностранных языках) и приложений. Работа иллюстрирована 24 таблицами и 44 рисунками.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Исследование выполнено в два этапа. На первом этапе (1999- 2003г.) был проведен сравнительный ретроспективный анализ ближайших и отдаленных результатов хирургического лечения 398 больных, оперированных традиционными способами по поводу различных форм паховых грыж (контрольная группа) (табл. 1).
Таблица 1
Распределение пациентов контрольной группы по способам герниопластики
Способы герниопластики |
Количество пациентов |
Результаты лечения |
ближайш. |
отдаленные |
абс. |
% |
ослож |
не- ослож
|
хор. |
уд. |
неуд |
Пластика передней стенки пахового канала |
По А.В. Мартынову |
11 |
2,8 |
4
2,1% |
2
1,0% |
3
0,9% |
6
1,8% |
2
0,6% |
По Жирару – Спасокукоц-
кому – Кимбаровскому |
147 |
36,9 |
17
8,8% |
4
2,0% |
48
14,4% |
42
12,6% |
13
3,9% |
Пластика задней стенки пахового канала |
По Э. Бассини |
47 |
11,8 |
8
4,1% |
5
2,4% |
9
2,7% |
23
7,0% |
14
4,2% |
По Н.И. Кукуджанову |
28 |
7,0 |
3
1,5% |
1
0,5% |
8
2,4% |
6
1,8% |
- |
Пластика с ликвидацией пахового канала |
По П.Е. Постемскому |
165 |
41,5 |
22
11,3% |
14
6,9% |
54
16,3% |
82
24,7% |
22
6,7% |
Итого, % |
398 |
100 |
54
27,8% |
26
12,8% |
122
36,7% |
159
47,9% |
51
15,4% |
На втором этапе (2003-2007годы) выполнены различные виды герниопластики с учетом разработанного нами алгоритма выбора метода паховой герниопластики у 308 больных с паховыми грыжами (основная группа). Проведен проспективный сравнительный анализ ближайших и отдаленных результатов этих операций (табл. 2).
Таблица 2
Распределение пациентов основной группы по способам герниопластики
Способы герниопластики |
Количество пациентов |
Результаты лечения |
ближайшие |
отдаленные |
абс. |
% |
ослож. |
не-ослож. |
хор. |
уд. |
неуд. |
По И.Л.Лихтенштейну |
43 |
14,0 |
4
2,8% |
1
0,6% |
25
9,5% |
10
3,8% |
2
0,8% |
По И.Л.Лихтенштейну в нашей модификации |
168 |
54,5 |
5
3,6% |
3
0,6% |
110
4,2% |
41
15,7% |
- |
По Е. Sholdice |
84 |
27,3 |
1
0,7% |
2
1,2% |
50
19,1% |
14
5,3% |
- |
По Мarcy |
13 |
4,2 |
1
0,7% |
2
1,2% |
6
2,3% |
4
1,5% |
- |
Итого, % |
308 |
100 |
11
7,8% |
6
3,6% |
191
72,9% |
69
26,3% |
2
0,8% |
Наблюдаемые больные были разделены по клиническому течению заболевания на подгруппы. I подгруппу основной группы составили больные, прооперированные в плановом порядке, по поводу наличия паховой грыжи - 168 (54,6%) больных. У 140 (45,4%) оперированных больных паховые грыжи были ущемленными ( II подгруппа). Ущемленные правосторонние паховые грыжи наблюдались в 74 (24,0%) случаях, из них 44 (14,3%) человек с косыми и 30 (9,7%) – с прямыми паховыми грыжами. У 66 (21,0%) пациентов выявлены ущемленные левосторонние паховые грыжи, из которых прямых – 27 (8,7%) и 39 (12,7%) – косых. Из общего числа больных, с ущемленными паховыми грыжами рецидивирующих было 18 (5,8%). На фоне ущемленной паховой грыжи с картиной острой кишечной непроходимости лапаротомии произведено 15 (10,7%) операции, из них в 9 (6,4%) случаях выполнена резекция тонкой кишки.
В контрольной группе выполнено 204 (51,3%) плановых операции. По поводу ущемленной паховой грыжи прооперировано 194 (48,7%) пациента. Ущемленные правосторонние паховые грыжи зарегистрированы у 99 (24,8%) больных, из них 76 (19,1%) человек с косыми и 23 (5,7%) – с прямыми паховыми грыжами. Ущемленные левосторонние паховые грыжи выявлены у 95 (23,9%) пациента, из которых 58 (14,6%) прямых и 37 (9,3%) – косых. Из общего числа больных, с ущемленными паховыми грыжами рецидивирующих было 12 (3,0%). На фоне ущемленной паховой грыжи с картиной острой кишечной непроходимости лапаротомии выполнено 24 (12,4%) операции, из них в 14 случаях (7,2%) выполнена резекция тонкой кишки.
Среди больных основной группы, в возрасте от 27 до 95 лет, мужчин было 280 (90,9%), женщин - 28 (9,1%). Средний возраст составил 51±16,8 лет (М± s ), а соотношение мужчин и женщин – 10:1. В контрольную группу вошли 366 (92,0%) мужчин и 32 (8,0%) женщин, в возрасте от 27 до 95 лет. Соотношение мужчин и женщин соответственно 11:1, а средний возраст составил 51,3±16,8 лет (М± s ).
В основной группе прямые паховые грыжи выявлены у 99 пациентов 32,2%: из них правосторонних - 58 (18,8%), левосторонних - 41 (13,3%). Косые паховые грыжи имели место у 191 больных 62,0%: из них правосторонних - 117 (38,0%), левосторонних - 74 (24,0%); двухсторонние паховые грыжи наблюдались у 18 человек (5,8%). Такая же закономерность определяется и в контрольной группе.
В контрольной группе пациенты с прямыми паховыми грыжами составили 168 человек (42,2%): из них правосторонних - 94 (23,6%), левосторонних - 74 (18,6%). Косые паховые грыжи имели 210 пациента (52,8%): из них правосторонних - 121 (30,4%) и левосторонних - 89 (22,4%); двухсторонние паховые грыжи выявлены у 20 больных (5,0%).
Чаще встречались косые паховые грыжи, что, примерно в 1,5 раза больше по сравнению с выявленными грыженосителями, имеющими прямую паховую грыжу.
Статистический анализ материала выявил достоверное преобладание мужчин среди больных с паховыми грыжами и увеличение числа случаев грыженосительства у лиц преклонного возраста.
Анализ клинического материала выявил, что подавляющая часть больных (92,6%) страдала различными сопутствующими заболеваниями, причем некоторые больные имели несколько нозологических форм сопутствующей патологии. Структура сопутствующей патологии представлена в таблице 3.
Таблица 3
Частота сопутствующих заболеваний у больных основной и контрольной групп, оперированных по поводу паховой грыжи
Сопутствующие
Заболевания |
Контрольная группа |
Основная группа |
абс. |
% |
абс. |
% |
1 |
2 |
3 |
4 |
5 |
1.Заболевания желудочно-кишечного тракта |
107 |
34,6 |
171 |
43,1 |
1. Хронический гастрит |
49 |
15,9 |
107 |
27,0 |
2. Хронический панкреатит |
27 |
8,7 |
16 |
4,0 |
3. ЖКБ: хронический холецистит |
6 |
2,0 |
8 |
2,0 |
4. Язвенная болезнь желудка и двенадцати-
перстной кишки |
25
|
8,1
|
40
|
10,1
|
2.Заболевание сердечно-сосудистой системы |
284 |
91,9 |
347 |
87,4 |
1.Хроническая ишемическая болезнь сердца |
190 |
61,5 |
228 |
57,4 |
2. Гипертоническая болезнь 2-3 стадии |
94 |
30,4 |
119 |
30,0 |
3.Заболевания дыхательной системы |
159 |
51,5 |
191 |
48,1 |
1. Хронический бронхит |
63 |
20,4 |
75 |
19,0 |
2. Хроническая обструктивная болезнь легких |
48 |
15,5 |
52 |
13,0 |
3. Хроническая пневмония |
23 |
7,4 |
28 |
7,0 |
4. Бронхиальная астма |
25 |
8,1 |
36 |
9,0 |
4.Заболевания мочевыделительной системы |
173 |
60,0 |
226 |
56,9 |
1. Аденома простаты |
74 |
23,9 |
111 |
28,0 |
2. Хронический простатит |
56 |
18,1 |
83 |
21,0 |
3. Хронический цистит |
43 |
13,9 |
32 |
8,1 |
5.Другие заболевания |
125 |
40,5 |
178 |
44,8 |
1. Ожирение 2-3 стадии |
56 |
18,0 |
87 |
22,0 |
2. Грыжи другой локализации |
29 |
9,4 |
20 |
5,0 |
3. Сахарный диабет |
40 |
13,0 |
71 |
18,0 |
У 195 (63,1%) из 309 больных основной группы имелась комбинация различных патологических процессов, то есть у каждых двух из трех пациентов. Почти каждый третий больной был старше 60 лет.
МЕТОДЫ ИССЛЕДОВАНИЯ
Больные с паховыми грыжами представлены в нашем исследовании по клиническому течению заболевания двумя группами:
I группа – больные, госпитализированные в плановом порядке по поводу паховой грыжи, 372 больных (52,7%).
II группа – больные с ущемленными паховыми грыжами, они составили 334 (47,3%).
При плановых операциях выполнялись:
• общий анализ крови, коагулограмма;
• определение групповой принадлежности крови и резус-фактора;
• общий HB s Ag и HBV -маркеры гепатита, МОР, Вич;
• анализ мочи;
• биохимический анализ крови (общий белок с его фракциями, содержание глюкозы в крови, мочевину, креатинин, билирубин, активность амилазы в крови, АсТ, АлТ);
• рентгеноскопия грудной клетки;
• ЭКГ;
• спирография – по показаниям;
• эндоскопическое исследование пищевода, желудка и начальных отделов ДПК производили больным по показаниям.
• Ультразвуковое исследование (эхосемиотика анатомических структур паховых областей). Ультрасонографию проводили на аппаратах « SonoRex - 4800 HD » и « Aloka SSD 500» с серой шкалой в режиме реального времени линейными и конвексными датчиками от 3,5-5 МГц до 7,5-11МГц. Задачей проведенных УЗИ было:
1) оптимизация ультразвуковой диагностики ущемленных паховых грыж, что позволяет подтвердить или отвергнуть диагноз ущемления, прогнозировать степень ишемии ущемленного органа, и тем самым до минимума снизить количество диагностических ошибок в предоперационном периоде.
2) УЗИ течения раневого процесса при различных методах герниопластики, что позволяет проводить объективный контроль течения раневого процесса, прогнозировать развитие гнойных осложнений со стороны послеоперационной раны.
3) динамическое УЗИ раны в области герниопластики больным в послеоперационном периоде с целью раннего выявления осложнений со стороны операционной раны.
• Рентгенологический (исследование проводилось пациентам с большими пахово - мошоночными грыжами для выявления: - нарушения проходимости содержимого по ЖКТ; - выраженности спаечного процесса; - смещения и деформации органов в грыжевом мешке.
Консультация терапевта, уролога, анестезиолога (больным пожилого и старческого возраста и при сопутствующей патологии) и других смежных специальностей по показаниям.
При экстренных операциях выполнялись:
• общий анализ крови, коагулограмма;
• общий анализ мочи;
• ЭКГ;
• Сахар крови;
• Группа крови и Rh -фактор;
• Рентгеноскопия легких – по показаниям.
Следует подчеркнуть, что больные с ущемленными грыжами, поступающие с явлениями выраженной интоксикации, требуют нередко предоперационного консилиума ответственного хирурга, анестезиолога и терапевта для объективной оценки состояния больного, выявления сопутствующей патологии, решения вопроса о необходимости и объеме предоперационной подготовки, выборе наиболее оптимального вида обезболивания .
Результаты исследования обработаны статистически, при этом определялась средняя (М), ошибка средней ( m ), стандартное отклонение ( d ), медиана с расчетом 25 и 75 процентилей.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Были изучены ближайшие и отдаленные результаты традиционных операций. У 398 больных контрольной группы типичные осложнения составили 26 (12,6%) после плановых грыжесечений и 54 (27,8%) после экстренных операций.
Полученные данные диктовали необходимость подхода к выбору способов герниопластики с патогенетических позиций с учетом снижения травматичности операции, что и с позиции снижения частоты раневых осложнений имеет большое значение для улучшения отдаленных результатов хирургического лечения паховых грыж. Отдаленные результаты оценивали в срок от 6 месяцев до 5 лет после операции. Отдаленные результаты оперированных пациентов контрольной группы оценивались непосредственным осмотром 251 (63,1%) и путем анкетирования 81 (20,4%) пациентов.
Изучены результаты обследований 165 пациентов с паховыми грыжами. УЗИ проводили без предварительной подготовки. С учетом результатов исследования разработан алгоритм проведения и оценки данных ультразвукового исследования у больных с сомнительной клинической картиной ущемления грыжевых образований. В план исследования включали осмотр органов брюшной полости и грыжевого мешка. Осмотр элементов грыжевого мешка проводился в соответствии с разработанным алгоритмом: В-режим > ЦДК> ЦЭК >ИД (табл. 4).
В В-режиме ультразвукового исследования с учетом различной диагностической ценности выделены две группы признаков ущемления грыжи: абсолютные и относительные. Достоверных ультразвуковых симптомов, позволяющих судить об ущемлении большого сальника, при проведении исследования в В-режиме не выявлено. Однако визуализация абсолютных признаков позволяет поставить диагноз ущемления грыжи у 80,0% больных с ущемлением тонкой кишки. В связи с этим, при отсутствии абсолютных признаков ущемления тонкой кишки и при визуализации в грыжевом мешке ткани большого сальника, ультразвуковое исследование в В-режиме необходимо дополнить проведением ЦЭК и ИД. На основании особенностей спектрального состава артериального и венозного кровотока в грыже выделены основные варианты изменений регионарной гемодинамики

* - ЦДК - цветовое доплеровское картирование; - ЦЭК-цветовое электронное картирование; -ИД- импульсный доплер .
На втором этапе изучены данные ультразвукового исследования тканей в области герниопластики у 79 больных с послеоперационными паховыми грыжами. Пластика грыжевых ворот производилась местными тканями с созданием дубликатуры у 45 больных и с применением аллотрансплантата у 34 больных. На 3, 5, 7, 10 и 12-й дни послеоперационного периода проводилось ультразвуковое сканирование тканей мышечно-апоневротического слоя в области герниопластики с определением эхогенности тканей данной зоны в динамике.
Проведенные ультразвуковые исследования передней брюшной стенки у 45 больных с герниопластикой местными тканями с созданием дубликатуры апоневроза показали, что в 1-е сутки после операции на эхограммах определилось утолщение всех слоев передней брюшной стенки в 1,3-1,7 раза. Между слоями сопоставленных участков апоневроза определялся гипоэхогенный слой, толщина которого изменялась в зависимости от сроков заживания раны. Так, толщина гипоэхогенной зоны на 3 сутки после операции составила 4,2±0,3мм, на 5 сутки – 3,2±0,3мм, а на 7 сутки – снижалась до 1,3±0,2мм. На 10 сутки послеоперационного периода мышечно-апоневротический слой в области герниопластики выглядел как однародная гиперэхогенная структура толщиной 5,2±0,4мм.
Увеличение толщины гипоэхогенной зоны мышечно-апоневротического слоя через 5 суток после операции (более 4мм), сохранение неоднородности эхоструктуры подкожной клетчатки с наличием в ней гипоэхогенных включений при отсутствии клинических признаков осложненного раневого процесса позволило предположить наличие гнойно-воспалительных осложнений у 4 больных из 79 и явилось показанием к ревизии, санации и дренированию раны. У 3 из 4 больных данные ультразвукового исследования совпали с результатами ревизии раны.
У 34 пациентов, оперированных с использованием трансплантата, картина неосложненного течения раневого процесса на эхограмме зависела от вида применяемого трансплантата. Так, аутодермотрансплантат на эхограмме уже с 1-х суток послеоперационного периода выглядел как линейная гиперэхогенная структура толщиной 3,4±0,4мм, прилежащая к тканям мышечно-апоневротического слоя. Между аутотрансплантатом и сопоставленными листками апоневроза в 1-3 сутки послеоперационного периода определялась гипоэхогенная зона толщиной 4,3±0,4мм. При этом суммарная толщина комплекса апоневроза и дермотрансплантата составляла 10,1±0,5мм. В дальнейшем эта структура изменялась в сторону повышения эхогенности всех слоев брюшной стенки в области раны, толщина гипоэхогенной зоны снижалась и на 7 сутки составляла 1,6±0,2мм. К 10 суткам послеоперационного периода у всех обследованных больных комплекс мышечно-апоневротического слоя и аутодермотранплантата на эхограмме представлял собой однородную гиперэхогенную структуру с четкими контурами толщиной 6,1±0,3мм.
Аллотрансплантат, выполненный из эхопозитивного синтетического материала, выглядел на эхограммах в виде линейной гиперэхогенной структуры с ровными контурами, толщиной 0,5-1,5мм. Уже с 1 суток послеоперационного периода у большинства больных он плотно прилегал к апоневрозу передней брюшной стенки, а к 7 суткам мышечно-апоневротического слоя и аллотрансплантата выглядел как однородная гиперэхогенная структура толщиной 4,7±0,3мм. К 10 суткам толщина гиперэхогенного комплекса стабилизировалась и составляла в среднем 4,0±0,2мм.
В процессе выполнения исследования проведена сравнительная оценка клинических, ультраносонографических, рентгенологических и интраоперационных данных, что позволило достичь максимальной корреляции. Тщательное сопоставление клинических, ультрасонографических данных по каждому пациенту с участием хирурга и специалиста ультразвуковой диагностики явилось основой для возможности индивидуализированного выбора хирургического способа герниопластики и легло в основу выработки стандартизированного подхода к хирургическому лечению пациентов с различными видами паховых грыж. Принципы индивидуализированного выбора хирургических способов герниопластики формировали стратегически и тактически.
Основными критериями, на которых базировались индивидуализированная тактика выбора способа герниопластики были:
• Клинические данные (возраст, тяжесть и длительность грыженосительства, наличие сопутствующей патологии);
• Вид и размер грыжи (прямая, косая, рецидивная и соответственно малый, средний и большой размер грыжи);
• Ультрасонографические (толщина и степень дистрофических изменений мышечно-апоневротических структур паховой области, высота и площадь пахового промежутка, степень разрушения задней стенки и внутреннего отверстия пахового канала);
• Интраоперационные (оценивали состояние тканей для выбора способа герниопластики в пределах осуществленного доступа, учитывали степень рубцовых и дистрофических изменений мышечно-апоневротических структур паховой области, высоту и площадь пахового промежутка, степень разрушения задней стенки и внутреннего отверстия пахового канала, достаточность доступа для выполнения адекватной герниопластики.
В таблице 5 представлена принципиальная схема выбора способа пластики в зависимости от вида паховой грыжи.
Таблица 5
Принципиальная схема выбора способа герниопластики в зависимости от вида паховой грыжи
Вид грыжи |
Способ пластики |
Начальные формы косых грыж безрасширения внутреннего пахового кольца |
Пластика передней стенки пахового
канала |
Небольшие косые грыжи с расширением внутреннего пахового кольца и сохраненной задней стенкой пахового канала
Небольшие прямые грыжи с частичным разрушением задней стенки пахового канала
|
Методы выбора : пластика задней стенки пахового канала собственными тканями (Кукуджанов, Shouldice )
Метод резерва: пластика «без натяжения» (Lichtenstein , система PHS ); лапароскопическая герниопластика ( Corbitt ) (при двухсторонних грыжах)
|
Большие косые и прямые грыжи |
Метод выбора: пластика «без натяжения» ( Lichtenstein , система PHS )
Метод резерва: лапароскопическая герниопластика ( Corbitt ) (при двухсторонних грыжах)
|
Рецидивные грыжи |
Пластика «без натяжения» ( Lichtenstein ), лапароскопическая герниопластика ( Corbitt ) |
Исходя из этой схемы, способ И.Л.Лихтенштейна можно признать универсальным, что обусловлено относительной простотой выполнения, надежностью, но одновременно, патогенетической направленностью.
Выбор способа паховой герниопластики должен определяться, прежде всего, степенью разрушения задней стенки пахового канала и внутреннего пахового кольца. Для упрощения выбора между пластикой местными тканями и аллопластикой при паховых грыжах мы используем алгоритм (рис. 1). Эллипсами обведены факторы, учитываемые при выборе метода пластики. Ключевым из них является состояние задней стенки пахового канала. При значительных изменениях задней стенки, наблюдающихся при больших косых, большинстве прямых и рецидивных грыжах, считаем аллопластику методом выбора. При незначительных изменениях задней стенки, что у взрослых больных наблюдается нечасто, вопрос о целесообразности пластики местными тканями решается в зависимости от возраста и наличия сопутствующей патологии
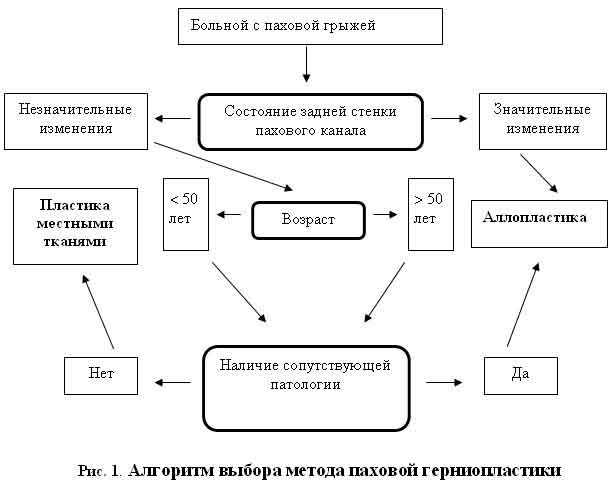
Возраст в концентрированной форме отображает общее состояние организма больного, поэтому его удобно использовать при определении хирургической тактики. У больных более старшего возраста чаще встречаются сопутствующие заболевания, более высокий риск развития послеоперационных осложнений, замедлены репаративные процессы. Поэтому быстрая и полная реабилитация после операции имеет для них немаловажное значение. Пороговый возраст 50 лет является, конечно, условным. Он может быть увеличен до 55-60 лет, в зависимости от общего состояния больного. Для больных старше 50 лет при наличии сопутствующей патологии аллопластику считаем методом выбора.
У больных молодого возраста при незначительных изменениях задней стенки пахового канала предпочитаем пластику местными тканями.
Различные виды герниопластики выполнены 308 больных с паховыми грыжами (основная группа) в период 2003-2007гг. при прямых, косых, а также рецидивных грыжах, с учетом разработанного алгоритма выбора метода паховой герниопластики. Всего у 308 больных основной группы типичные осложнения отмечены у 11 (7,8%) больных после ущемленной паховой грыжи и у 6 (3,6%) – после плановых грыжесечений.
Общая частота подобных осложнений в 3,5 раза ниже, чем при традиционных способах операций – 7,8% против 27,8%, что связано с меньшей травматизацией тканей, отсутствия необходимости детального выделения анатомических структур, используемых для герниопластики, отсутствие сдавливания мышечно-апоневротических структур и нервных волокон швами, вызывающих ишемию, болевые ощущения и функциональные нарушения после операции.
Таким образом, полученные данные ретроспективного анализа ближайших результатов хирургического лечения паховых грыж показали, что достаточно низкая частота типичных послеоперационных осложнений не имеет существенной зависимости от вида грыж, напротив, она зависела от способа герниопластики.
Отдаленные результаты оперированных пациентов основной группы оценивались в срок от 6 месяцев до 5 лет после операции непосредственным осмотром 243 больных (78,9%), а также путем анкетирования 19 пациентов (6,2%).
Для определения эффективности выполненного лечения нами выработаны клинические критерии оценки достигнутых результатов, учитывающие отсутствие или наличие жалоб, связанных с методом герниопластики; ограниченное или полное восстановление трудовой деятельности в быту и на производстве и главным образом частоту рецидивов. По результатам осмотра и с учетом полученных данных все больные были распределены на три группы: больные с «хорошими», «удовлетворительными» и «неудовлетворительными» результатами.
При анализе отдаленных результатов операции, проведенным в основной и контрольной группах, выявлены убедительные преимущества индивидуального дифференцированного подхода к выбору метода пластики (табл. 6).
Таблица 6
Сравнительная оценка отдаленных результатов оперативного лечения больных в основной и контрольных группах
Результат |
Основная группа |
Контрольная группа |
Хороший
Удовлетворительный
Неудовлетворительный |
191 (72,9)
69 (26,3%)
2 (0,8)
|
110 (38,9%)
154 (54,4%)
19 (6,7%)
|
Как можно видеть из таблицы, у наблюдаемых больных основной группы в 72,9% отдаленные результаты были хорошими; у 69 (26,3%)- результаты расценены как удовлетворительные в основной группе и у 154 (54,4%)- в контрольной группе. На этапе внедрения методики «ненатяжной» герниопластики мы имели 2 случая (0,8%) с неудовлетворительными результатами, а в контрольной группе неудовлетворительные исходы были у 19 (6,7%) больных.
Достаточно хорошие результаты различных вариантов выполненных оперативных вмешательств подчеркивают патогенетическую обоснованность этих способов пластики задней стенки и внутреннего отверстия пахового канала при всех вариантах паховых грыж, особенно прямых и рецидивных.
Ближайшие и отдаленные результаты операций показали преимущества индивидуального, стандартизованного подхода к выбору способов герниопластики в лечении пациентов паховыми грыжами.
ВЫВОДЫ
1. Ближайшие и отдаленные результаты традиционных операций при паховых грыжах у больных с факторами риска остаются неудовлетворительными. Частота послеоперационных осложнений достигает 27,8% после экстренных и 12,6% после плановых грыжесечений, а частота рецидивов составило 6,7%, летальность1,5%.
2. Ультразвуковое исследование позволяет подтвердить или отвергнуть диагноз ущемления (р < 0,05), прогнозировать степень ишемии ущемленного органа (р < 0,05), и тем самым до минимума снизить количество диагностических ошибок в предоперационном периоде.
3. Ультразвуковое исследование течения раневого процесса при различных методах герниопластики позволяет определить эхоструктуру тканей в области герниопластики и провести объективный контроль течения раневого процесса и прогнозировать развитие гнойных осложнений со стороны послеоперационной раны.
4. Для упрощения выбора между пластикой местными тканями и аллопластикой при паховых грыжах необходимо выбирать способ паховой герниопластики с учетом состояния задней стенки пахового канала, возраста и сопутствующей патологией (см. алгоритм).
5. Применение синтетических протезирующих и шовных материалов, обладающих достаточной прочностью и низкой реактогенностью, стандартизация техники операции позволяют снизить уровень послеоперационных осложнений у больных основной группы в 3,5 раза.
6. Рецидивирование паховых грыж связано с невыполнением укрепления задней стенки пахового канала нарушением правил асептики и погрешностью в технике используемого метода.
7. Предложенный нами способ герниопластики надежен и должен стать методом выбора при лечении большинства больных с факторами риска. Является эффективным методом, так как он технически прост, легко выполним, показан при рецидивных грыжах и позволяет проводить раннюю активизацию больных, что существенно для больных пожилого и старческого возраста с сопутствующей патологией.
Работы, опубликованные по теме диссертации
1. Савченко Ю.П., Сиюхов К.Т., Зезарахова М.Д. Предпочтительные современные способы герниопластики // Международный хирургический конгресс. Сборник трудов.- Ростов - на -Дону, 2005.-С. 432.
2. Зезарахова М.Д., Федосов С.Р., Савченко Н.Ю. Алгоритм выбора анальгезии при паховой герниопластике // Сборник научных трудов. «Вопросы теоретической и клинической медицины». - Краснодар, 2006.-С. 358-362.
3. Савченко Ю.П., Косинец Н.Б., Зезарахова М.Д. Пластика тазового дна с использованием аутодермотрансплантата со съемными швами // Актуальные проблемы современной колопроктологии.- Ставрополь, 2006.-С. 17-20.
4. Зезарахова М.Д. Ошибки, опасности и осложнения оперативного лечения паховых грыж у больных с факторами риска // Научная жизнь.- Москва, 2007.- С.16-18.
5. Зезарахова М.Д. Результаты использования герниопластики «без натяжения» при лечении ущемленной паховой грыжи у гериартрических больных // Известия высших учебных заведений. Северо – Кавказский регион. - Ростов - на - Дону, 2007. Спец. выпуск. - С. 158-160.
|

