| | ||||||||
| |
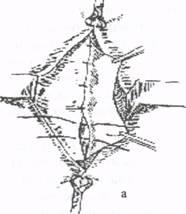
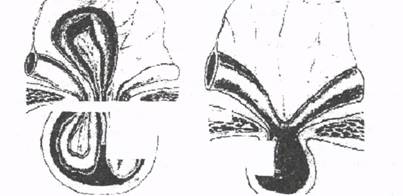
Способ Парлавеччио. Этапы операции, как и при способе Руджи. Пластика грыжевых ворот производится путем наложения швов между лонной и паховой связками. Вторым рядом швов подшивают внутреннюю косую и поперечную мышцы к паховой связке. Пупочные и околопупочные грыжи. Пупочными и околопупочными называют такие грыжи, при которых грыжевыми воротами являются дефекты брюшной стенки в области пупка. По происхождению, анатомическим и клиническим признакам, принято различать: 1) эмбриональные пупочные грыжи; 2) пупочные грыжи у детей; 3) пупочные грыжи у взрослых. Эмбриональные пупочные грыжи относятся к врожденным порокам развития, являясь следствием задержки формирования передней брюшной стенки плода. Грыжевой мешок при этом представляет собой амниотическую оболочку пуповины с покрывающей ее изнутри недоразвитой внутренней оболочкой (предшественницей брюшины). Пупочные грыжи у детей являются дефектом развития передней брюшной стенки. Возникают они в первые месяцы жизни, чаще у девочек. Расширению пупочного кольца и образованию грыжи способствуют все факторы, вызывающие резкое повышение внутрибрюшного давления. Грыжи у детей обычно небольших размеров. Пупочные грыжи у взрослых. Пупочные грыжи у взрос лых составляют 3-5% от всех наружных грыж живота. Они возникают преимущественно у женщин старше 40 лет, особенно у многорожав ших и страдающих ожирением. У тучных пациенток образование и постепенное увеличение околопупочных грыж часто сочетается возникновением отвислого живота. Величина грыжи может быть самой различной - от нескольких сантиметров в диаметре до гигантских. Следует помнить об одной особенности грыж этой локализации: даже при очень больших грыжах грыжевые ворота обычно небольшие и редко достигают более 10 см в диаметре. Это облегчает пластику грыжевых ворот, но вместе с тем предрасполагает к возникновению таких осложнений, как каловые завалы, хроническая непроходимость кишечника, ущемление грыжи. Диагностика. Небольшие пупочные грыжи могут протекать бессимптомно. При больших грыжах возникают болевые ощущения в области пупка, которые усиливаются после еды и физической нагрузки, появляется запор. Диагностика пупочных грыж несложна и обычно не представляет затруднений. И только при невправимых грыжах небольших размеров существуют определенные трудности в постановке диагноза. Лечение. Лечение пупочных грыж оперативное. У детей возможно самоизлечение в период 3-6 лет. Если в течение этого срока заращения пупочного кольца не произошло им также показано хирургическое лечение. При операциях по поводу околопупочных грыж больших размеров необходимо помнить, что быстрое перемещение содержимого грыжевого мешка в брюшную полость может вызвать расстройства дыхания и сердечнососудистой деятельности вследствие значительного повышения внутрибрюшного давления. Таким больным необходима специальная подготовка к операции в виде постепенных нагрузок, связанных с увеличением внутрибрюшного давления (бинтование живота и т.д.). Основными операциями, которые применяют для лечения пупочных и околопупочных грыж, являются аутопластические методы Лексера, Сапежко и Мейо. Способ Лексера. Применяется этот способ в основном у детей при небольших грыжах. После удаления грыжевого мешка дефект в апоневрозе ушивается кисетным швом. Способ Сапежко (рис. 11). Разрез над грыжевым выпячиванием продольный. Грыжевые ворота рассекают вверх и вниз до мест, где белая линия живота суживается и выглядит неизмененной. Брюшину отслаивают ножницами на 2-4 см от задней поверхности влагалища одной из прямых мышц. Затем края рассеченного апоневроза накладывают один на другой и сшивают, создавая дупликатуру из мышечно-апоневротических лоскутов шириной 2-4 см.
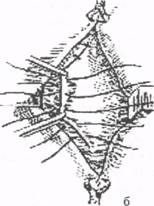
Рис. 11. Схема операции по Сапежко: а - наложение первого ряда швов; б - создание дупяикатуры апоневрозов. Способ Мейо (рис. 12). Двумя поперечными разрезами иссекают кожу вместе с пупком (об удалении пупка больного следует поставить в известность заранее). После иссечения грыжевого мешка грыжевые ворота расширяют в поперечном направлении до внутренних краев прямых мышц живота. Нижний лоскут апоневроза несколькими П-образными швами подшивают под верхний. Край верхнего лоскута затем фиксируется узловыми швами к нижнему в виде дупликатуры.
Рис. 12. Пластика при пупочной грыже по Мэйо. а, б - этапы пластики. Грыжи белой линии живота.В белой линии живота имеются щелевидные промежутки, через которые проходят сосуды и нервы, связующие предбрюшинную клетчатку с подкожной. Эти щели и являются местами выхода грыж. Типичным местом локализации грыж является верхняя часть белой линии, поэтому эти грыжи называют еще эпигастральными. Реже встречаются грыжи околопупочные и подчревные. Грыжи белой линии составляют 3-4% от всех наружных грыж живота. Формирование грыжи белой линии живота начинается с проникновения предбрюшинной клетчатки в щели апоневроза с образованием так называемой «предбрюшинной липомы». Сдавление этого образования может обусловливать возникновение выраженного болевого синдрома, напоминающего клиническую картину некоторых заболеваний органов брюшной полости - язвенной болезни, холецистита, панкреатита и др. С течением времени вслед за жировой клетчаткой в апоневротическую щель выпячивается брюшина и формируется истинная грыжа. Содержимым грыж белой линии чаще всего бывает сальник, реже - петли тонкой и стенка поперечноободочной кишок. Клиника и диагностика. Грыжи белой линии живота могут протекать бессимптомно. Чаще больные отмечают боли в эпигастральной области, усиливающиеся при пальпации, натуживании или после еды. Нередки диспептические расстройства (тошнота, изжога, запоры), что вызывает необходимость комплексного обследования иольных. Наличие вправимого или невправимого выпячивания по белой линии, увеличивающегося при натуживании, позволяет обычно правильно поставить диагноз. У лиц с выраженной подкожно-жировой клетчаткой возникают определенные трудности в обнаружении грыжевого выпячивания. Эпигастральным грыжам часто сопутствует расхождение (дчастаз) прямых мышц живота. Определение величины этого расхождения производят на середине расстояния между мечевидным отростком и пупком. Различают три стадии диастаза прямых мышц живота: I ст. - до 5-7 см, II ст. - более 7 см, III ст. - большой диастаз в сочетании с отвислым животом. Дифференциальный диагноз грыж белой линии живота следует проводить с язвенной болезнью желудка и двенадцатиперстной кишки, гастритом, холециститом, панкреатитом, аппендицитом. Для исключения упомянутых заболеваний необходимо детальное лабораторное и рентгенологическое исследование желудочно- кишечного тракта. Лечение оперативное. Для устранения грыж белой линии живота применяются те же методы операций, что и для лечения пупочных и околопупочных грыж (способы Сапежко и Мейо). При сопутствующем грыже расхождении прямых мышц живота производят дупликатурную перестройку белой линии от мечевидного отростка до пупка (способы апоневротической пластики Напалкова или Мартынова). Способ Напалкова (рис. 13). После удаления грыжевого мешка края апоневроза сшиваются край в край. Затем рассекают влагалища прямых мышц живота вдоль по внутреннему краю и сшивают сначала внутренние, а затем наружные края разрезов апоневротиче ского влагалища.
Рис. 13. Способ Напалкова. 1 - первый ряд швов; 2 - второй ряд швов; 3 - третий ряд швов Послеоперационные грыжи.Послеоперационные грыжи являются осложнением внутрибрюшинных операций и возникают, по данным разных авторов, у 6-40% больных, подвергшихся лапаротомии. Основными причинами их развития являются нагноение, длительная тампонада и дренирование раны. Различают истинные и ложные послеоперационные грыжи. При ложных грыжах грыжевой мешок отсутствует. В зависимости от локализации различают срединные (верхние и нижние) и боковые грыжи. Выделяют также рецидивные послеоперационные грыжи, лечение их представляет наибольшие трудности. Грыжевые ворота при послеоперационных грыжах располагаются в области послеоперационного рубца, бывают щелевидными и округлыми. Наружные покровы послеоперационной грыжи нередко представляют сплошную рубцовую ткань, интимно сращенную с грыже вым мешком. Размеры грыж бывают различными, иногда в грыжевом мешке может оказаться почти весь кишечник. Клиника и диагноз. При послеоперационной грыже больные жалуются на болевые ощущения, а при больших грыжах - на чувство выпячивания внутренностей. Часто наблюдаются диспептические явления - тошнота, рвота, отрыжка, запоры. Диагностика обычно не представляет затруднений. Наличие в области послеоперационного рубца грыжевого выпячивания, хорошо заметного при натуживании, кашле, в положении стоя, указывает на наличие послеоперационной грыжи. У тучных людей при небольших грыжах поставить правильный диагноз нередко довольно трудно. Значительные затруднения могут возникнуть также при дифференциальной диагностике невправимой грыжи и ущемления ее. При невозможности на основании клинического обследования точно дифференцировать эти осложнения следует рассматривать грыжу как ущемленную. Лечение послеоперационных грыж только оперативное. Больные с большими грыжами требуют специальной подготовки в течение нескольких дней: их укладывают в постель с приподнятым ножным концом, содержимое грыжевого мешка вправляют в брюшную полость и удерживают с помощью бандажа. Такая подготовка позволяет предотвратить в послеоперационном периоде развитие тяжелой легочно-сердечной недостаточности. Хирургическое лечение заключается в выделении грыжевого мешка, разделении спаек между ним и внутренними органами, тщательном выделении краев грыжевого дефекта и пластическом его закрытии. При небольших грыжах устранение грыжевого дефекта возможно с помощью аутопластических методов (способы Мартынова, Напалкова, Сапежко, Мейо и др.). При больших дефектах прибегают к аллопластике брюшной стенки. Редкие формы грыж.К редким формам грыж относятся грыжи мечевидного отростка (ксифоидальные), спигелиевой линии, поясничные, запирательные, седалищные и промежностные. Эти грыжи обычно небольших размеров, склонны к ущемлению. Диагностика их представляет значительные трудности. Нередко диагноз устанавливается только при ущемлении грыжи с развитием кишечной непроходимости. Внутренние грыжи живота.Внутренние грыжи живота возникают при захождении органов брюшной полости в различные отверстия, складки и карманы брюшины и брыжейки. Среди них различают: околодвенадцатиперстные, грыжи Трейца, тонкокишечные, околослепокишечные, межсигмовидные, грыжи отверстия Винслоу, надпузырные и др. Встречаются внутренние грыжи сравнительно редко. Отличительной особенностью внутренних грыж является то, что вне ущемления они (за исключением диафрагмальных грыж) не имеют определенных клинических симптомов и не распознаются. Диагноз устанавливается только во время операции, предпринятой по поводу острой хирургической патологии органов брюшной полости, чаще всего острой кишечной непроходимости. Осложнения грыж животаК осложнениям наружных грыж живота относятся: 1) ущемление; 2) невправимость; 3) копростаз; 4) воспаление грыжи; 5) повреждения грыжи; 6) новообразования; 7) попадание в грыжу инородного тела. Осложнения внутренних грыж представлены в основном ущемлением. Ущемленные грыжи.Под ущемлением грыжи понимают внезапно возникающее сдавление грыжевого содержимого в грыжевых воротах с последующим ишемическим некрозом находящихся в грыжевом мешке органов и тканей. Ущемление - наиболее частое и опасное осложнение грыжи. Оно возникает у 10-15% больных с грыжами. В структуре острых хирургических заболеваний органов брюшной полости ущемленные грыжи занимают 3-4 место и составляют около 4,5%. Среди больных с ущемленными грыжами преобладают лица пожилого и старческого возраста. Наиболее часто ущемляются паховые грыжи (около 60% всех ущемленных грыж), затем следуют бедренные (20-30%) и пупочные (5-10%). Все остальные локализации грыж составляют вместе около 1%. Ущемление паховых грыж преобладает у мужчин, а бедренных и пупочных - у женщин. Содержимым грыжевого мешка при ущемлении может оказаться любой орган брюшной полости. Однако в большинстве случаев ущемляется тонкая кишка, вследствие чего это заболевание следует рассматривать как частный случай странгуляционной острой кишечной непроходимости. Этиология и патогенез.С точки зрения механизма возникновения ущемленной грыжи различают два принципиально различных типа ущемления: эластическое и каловое (рис. 14). Возможно также сочетание того и другого
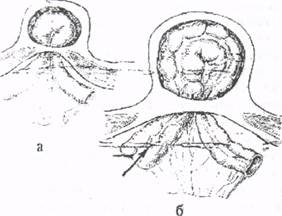
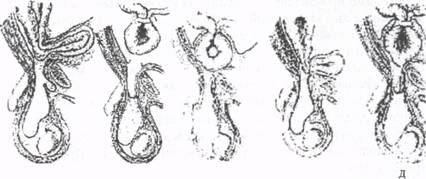
Рис. 14. Механизмы ущемления грыжи а - эластическое; б - каловое Эластическое ущемление возникает при резком повышении внутрибрюшного давления и внезапном выхождении большего, чем обычно, количества внутренних органов через грыжевые ворота. Вследствие узости грыжевых ворот и возникающего спазма окружающих мышц вышедшие органы не могут вправиться в брюшную полость. Происходит их сдавление (странгуляция), приводящее к ишемии ущемленных органов и нарушению венозного оттока. Возникающий отек грыжевого содержимого способствует еще большему усилению странгуляции. Каловое ущемление развивается в результате переполнения каловыми массами кишечной петли, находящейся в грыжевом мешке. Ее приводящий отдел растягивается и, увеличиваясь в размерах, начинает сдавливать в грыжевых воротах отводящий отдел этой кишки вместе с прилежащей брыжейкой. В конечном итоге развивается картина странгуляции, подобная той, которая наблюдается при эластическом ущемлении. Для возникновения калового ущемления основное значение имеет не физическое усилие, а нарушение кишечной моторики, замедление перистальтики, что чаще бывает в пожилом и старческом возрасте. Кроме того каловому ущемлению способствуют широкие грыжевые ворота, перегибы и сращения кишки со стенкой грыжевого мешка. В ряде случаев переполнение приводящего отдела кишечной петли, находящейся в грыжевом мешке, сочетается с эластическим давлением со стороны грыжевых ворот, в результате чего развивается смешанное (комбинированное) ущемление. Патологическая анатомия. При ущемлении в грыжевых воротах кишечной петли в ней следует различать 3 отдела: приводящее колено; центральный отдел, находящийся в грыжевом мешке; отводящее колено. Наибольшие патологоанатомические изменения возникают в центральном отделе ущемленной кишечной петли и странгуляционной борозде, образующейся на месте сжатия кишки ущемляющим кольцом. Вследствие нарушений крово- и лимфообращения в ущемленном органе, длительного венозного стаза происходит пропотевание плазмы в стенку и просвет кишки. Последующая транссудация жидкости из ущемленной кишки в замкнутую полость грыжевого мешка ведет к появлению так называемой «грыжевой воды», которая вначале бывает прозрачной, а затем вследствие пропотевания эритроцитов и инфицирования становится мутно-геморрагической. Постепенно в грыжевом мешке развивается гнойно-гнилостное воспаление, выходящее (при отсутствии своевременного лечения) за пределы грыжевого мешка. Подобное гнойное воспаление грыжевого мешка и окружающих его тканей, развивающееся в поздних стадиях ущемления, получило название флегмоны грыжевого мешка. При быстром и одновременном сдавлении ущемляющим кольцом и вен, и артерий брыжейки кишки «грыжевая вода» не образуется. Развивается так называемая «сухая гангрена» ущемленной кишки. При ущемлении страдает не только часть кишки, находящаяся в грыжевом мешке, но и приводящий ее отдел, находящийся в брюшной полости. В нем происходят все те изменения, которые характерны для острой кишечной непроходимости: переполнение содержимым и перерастяжение стенки кишки, развитие гнилостных процессов в ее просвете, транссудация жидкости, пропотевание токсинов и микроорганизмов в свободную брюшную полость, развитие перитонита. Оценивая жизнеспособность кишки, подвергшейся ущемлению, необходимо всегда помнить, что изменения ее со стороны серозы по протяженности всегда во много раз меньше, чем со стороны слизистой, что связано с особенностями кровоснабжения кишки. Доказано, что некротические изменения со стороны слизистой в приводящей петле кишки простираются на 25-30 см выше, чем их можно видеть со стороны серозы, а в отводящей - на протяжении 12-15 см. Виды ущемления. Различают 3 вида ущемления петли кишки в грыжевом мешке: 1) прямое (антеградное), 2) обратное (ретроградное), 3) пристеночное (рихтеровское). Описанная выше патологоанатомическая картина касается чаще всего наблюдаемого в клинической практике прямого ущемления кишечной петли. Ретроградное, или W -образное ущемление характеризуется той особенностью, что при нем в грыжевом мешке находятся две кишечные петли, а связующая их петля расположена в брюшной полости (рис. 15). При этом наибольшие патологические изменения развиваются в стенке этой промежуточной кишечной петли. Ретроградное ущемление протекает значительно тяжелее, чем обычное антеградное, так как основной патологический процесс развивается не в замкнутом грыжевом мешке, а в свободной брюшной полости. До операции диагноз ретроградного ущемления установить невозможно. Только во время операции, обнаружив в грыжевом мешке 2 кишечные петли, хирург должен после рассечения ущемляющего кольца вывести из брюшной полости связующую кишечную петлю и определить характер возникших в ней изменений.
Рис. 15. Схема ретроградного ущемления кишки Рис. 16. Схема пристеночного ущемления кишки Пристеночное ущемление (грыжа Рихтера) характеризуется тем, что в грыжевых воротах сдавливается не весь поперечник кишечной трубки, а только та ее часть, которая противолежит брыжейке (рис. 16). Такое ущемление опасно тем, что стенка кишки может нек ротизироваться и перфорировать, не вызывая симптомов острой кишечной непроходимости. Случаи позднего распознавания ущемленной грыжи чаще всего приходятся именно на долю пристеночного ущемления. Диагноз нередко ставится при экстренной лапаротомии, выполненной по поводу перитонита. Этот вид ущемления никогда не встречается при грыжах большого размера, а характерен для небольших грыж (бедренных и паховых) с узкими грыжевыми воротами. Разновидностью пристеночного ущемления является так называемая грыжа Литтре (1700 г.) - ущемление дивертикула Меккеля в паховой грыже. Клиника и диагностика. При ущемлении любой грыжи наиболее характерны 4 следующих клинических признака: 1) резкая боль в области грыжевых ворот; 2) невправимость грыжи; 3) напряжение и болезненность грыжевого выпячивания; 4) отсутствие передачи кашлевого толчка. Боль является главным симптомом ущемления. Она настолько сильна, что больные не могут удержаться от стонов и крика. Нередко наблюдаются явления настоящего болевого шока. Боль возникает в момент физического напряжения и не стихает в течение нескольких часов: до того момента, когда происходит некроз ущемленного органа с гибелью интрамуральных нервных элементов. Второй признак - невправимость грыжи - имеет большое диагностическое значение при ущемлении свободной грыжи. В этом случае больные отмечают, что ранее вправляемое грыжевое выпячивание перестало вправляться в брюшную полость с момента появления болей. Напряжение грыжевого выпячивания и некоторое увеличение его размеров сопутствуют ущемлению как вправимой, так и невправимой грыжи. Поэтому данный признак имеет гораздо большее значение для распознавания ущемления, чем сама по себе невправимость грыжи. Диагностическое значение имеет не только напряжение грыжевого выпячивания, но и резкая его болезненность при ощупывании. Отрицательный симптом кашлевого толчка обусловлен тем, что в момент ущемления грыжевой мешок разобщается со свободной брюшной полостью и становится изолированным образованием. В связи с этим повышение внутрибрюшного давления в момент кашля не передается в полость грыжевого мешка. Кроме указанных четырех признаков при ущемлении грыжи могут наблюдаться симптомы, обусловленные развитием непроходимости кишечника: рвота, вздутие живота, неотхождение газов и др. При ущемлении мочевого пузыря возникают боли над лобком, дизуриче-ские расстройства, микрогематурия. Дифференциальный диагноз. Дифференцировать ущемле ние грыжи необходимо: 1) с патологическими состояниями самого грыжевого выпячивания (невправимость, копростаз, воспаление грыжи, «ложное ущемление»); 2) с заболеваниями, не имеющими непосредственного отношения к грыже (паховый лимфаденит, натечный абсцесс, опухоли яичка и семенного канатика, заворот кишок). «Ложное ущемление» грыжи. Термином «ложное ущемление» обозначают такие ситуации, когда у больного с грыжей при каком-либо остром заболевании органов брюшной полости (аппендицит, холецистит, панкреатит, перфорация полого органа) развивается симптомокомплекс, напоминающий общую картину ущемления. Это обусловлено скоплением воспалительного экссудата брюшной полости в грыжевом мешке, в результате чего грыжевое выпячивание становится болезненным и трудновправимым. Если в этом случае операция будет ограничена грыжесечением, а причина перитонита и «ложного ущемления» не будет распознана и устранена, то больной погибнет в результате диагностической ошибки. Ошибки в диагностике ущемления грыжи нередки. В связи с драматическими последствиями этих ошибок, следует всегда руководствоваться следующими установками: 1) во всех случаях острой кишечной непроходимости необходимо тщательно обследовать все обычные места появления грыжи; 2) если диагноз ущемленной грыжи сомнителен, то следует склониться в сторону ущемления и срочно оперировать больного; 3) менее опасно для больного признать ущемление там, где его нет, чем принять ущемление за какое-либо другое заболевание. Хирургическая тактика при ущемленных грыжах. Единственным методом лечения ущемленных грыж является хирургический. Экстренная операция должна выполняться вне зависимости от сроков ущемления, разновидности и локализации грыжи. Попытки насильственного вправления ущемленной грыжи недопустимы, так как могут привести к тяжелым осложнениям - повреждению грыжевого мешка и его содержимого, кровотечению, перитониту. Результатом попыток насильственного вправления ущемленной грыжи является и так называемое мнимое или ложное вправление. Под мнимым вправлением понимается вправление грыжевого содержимого в брюшную полость или в предбрюшинную клетчатку вместе с ущемляющим кольцом (рис. 17). В таких случаях типичный для ущемления признак в виде напряженного грыжевого выпячивания исчезает. Однако наличие резкой болезненности при исследовании в зоне грыжи, а также анамнестические сведения об имевших место попытках насильственного вправления позволяют установить факт «мнимого» вправления. Такой больной должен быть подвергнут срочному оперативному вмешательству. Попытка устранить ущемление грыжи без операции допустима лишь в исключительных случаях, когда больные находятся в крайне тяжелом состоянии из-за наличия декомпенсированных сопутствующих заболеваний и с момента ущемления прошло не более 2 часов. Больному делают инъекции атропина, промедола, опорожняют желудок и мочевой пузырь, выполняют очистительную клизму, теплую ванну. Если указанные меры оказываются безуспешными, то больного, несмотря на тяжесть состояния, необходимо оперировать. В случаях самостоятельного вправления ущемленной грыжи (на дому, во время транспортировки, в приемном отделении) больной должен быть обязательно госпитализирован в хирургический стационар для динамического наблюдения, так как вправившаяся после ущемления кишка может стать источником перитонита или кишечного кровотечения! Если спонтанное вправление грыжи произошло в поздние сроки после ущемления или у больного при поступлении в стационар выявляются симптомы перитонита или кишечной непроходимости, то показано экстренное оперативное вмешательство. Больному же, у которого при динамическом наблюдении не выявляются признаки каких-либо осложнений, показано грыжесечение в отсроченном (плановом) порядке. При вправлении грыжи во время обезболивания или операции необходимо принять все меры для осмотра ущемленного органа через герниолапаротомную рану. Если орган не обнаружен и имеются сомнения в его жизнеспособности, то показана срединная лапаротомия или интраоперационная лапароскопия через грыжевой мешок.
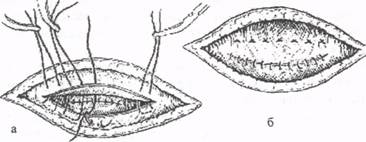
Оперативное лечение. Больной с установленным диагнозом ущемленной грыжи подлежит немедленному оперативному лечению. Организационные и подготовительные мероприятия должны быть предельно короткими и занимать, как правило, не более 1-1,5 часов. Больные с нерезко выраженными нарушениями гомеостаза и стабильными гемодинамическими показателями не нуждаются в специальной предоперационной подготовке. В запущенных случаях ущемления, осложненных перитонитом, выраженной интоксикацией, показана кратковременная (1,5-2 часа) инфузионная корригирующая терапия (в объеме 20-25 мл на 1 кг массы тела). Основная ее цель - устра нение грубых нарушений в системе кровообращения. Введение перед операцией спазмолитиков и обезболивающих средств больным с ущемленными грыжами нецелесообразно, поскольку они могут способствовать спонтанному вправлению грыжи. По тем же соображениям следует избегать общего обезболивания с мышечной релаксацией до момента вскрытия грыжевого мешка и ревизии его содержимого. Основные этапы операции при ущемленной грыже такие же, как и при плановом грыжесечении. Однако имеется и ряд принципиальных отличий. Первоочередная задача хирурга при ущемленной грыже - как можно более быстрое обнажение и фиксация ущемленного органа с помощью влажных марлевых салфеток. Только после этого рассекается ущемляющее кольцо и оценивается жизнеспособность ущемленного органа. Перед вскрытием грыжевого мешка рану необходимо обложить салфетками, так как вскрытие мешка сопровождается изливанием инфицированной грыжевой воды. Само рассечение грыжевого кольца необходимо производить с большой осторожностью, с учетом анатомических взаимоотношений, чтобы не повредить сосудистые или связочные образования вне ущемляющего кольца. При паховой грыже это рассечение апоневроза наружной косой мышцы живота или внутреннего пахового кольца. При бедренной грыже производится рассечение лакунарной (жимбернатовой) связки кнутри от грыжевого мешка. Другие направления рассечения грыжевого кольца при бедренной грыже недопустимы, так как кзади от мешка лежит лонная кость, кнаружи - бедренная вена, а кпереди в зоне паховой связки могут находиться аномально расположенные сосуды. При пупочной грыже ущемляющее кольцо рассекают в поперечном или продольном направлении в обе стороны. После рассечения грыжевого кольца ущемленный орган (чаще всего кишка) осторожно подтягивается в рану с целью обследования и выяснения его жизнеспособности. Это один из наиболее ответственных этапов операции. Определение жизнеспособности ущемленной петли кишки не всегда просто. Предложенные для этого объективные методы (измерение температуры и электропроводимости кишечной стенки, трансиллюминация, интрамуральная ангиотензометрия и пульсомоторография) не нашли широкого распространения. В повседневной клинической практике для определения жизнеспособности кишки, освобожденной от сдавления, руководствуются ее внешним видом. При этом оцениваются: 1) цвет кишки; 2) пульсация сосудов ее брыжейки; 3) наличие перистальтики на измененном отрезке кишки. Жизнеспособная кишка быстро принимает нормальный вид, становится розовой, серозная оболочка - блестящей, перистальтика отчетливой, брыжейка неотечна, сосуды пульсируют. Перед вправлением кишки в брюшную полость в ее брыжейку следует ввести 100-150 мл 0,25% раствора новокаина. Бесспорными признаками нежизнеспособности кишки и абсолютным показанием к ее резекции являются: темная окраска кишки, тусклая серозная ее оболочка, дряблая стенка, отсутствие перистальтики кишки и пульсации сосудов брыжейки, наличие грубых изменений в области странгуляционной борозды. Резекция кишки независимо от протяженности измененного ее участка должна производиться в пределах безусловно здоровых тканей. Такие меры, как инвагинация швами сомнительных участков кишки или странгуляционной борозды являются порочными и долж ны быть исключены из арсенала хирурга. Кроме измененного участка кишки подлежат резекции не менее 40 см неизмененного приводящего и не менее 15-20 см отводящего отрезков кишки. Если после пересечения кишки обнаруживаются изменения со стороны ее слизистой оболочки, объем резекции расширяют в пределах здоровых тканей. Анастомоз между приводящим и отводящим отделами кишки предпочтительнее накладывать «конец в конец». Анастомоз «бок в бок» функционально менее выгоден, но в условиях кишечной непроходимости более безопасен. Пластика грыжевых ворот производится в соответствии с видом грыжи. При очень больших, «гигантских» размерах ущемленных грыж, особенно в пожилом возрасте, не следует вправлять содержимое грыжевого мешка в брюшную полость и производить пластику грыжевых ворот. Это сопряжено с высоким риском развития в послеоперационном периоде легочно-сердечной недостаточности. Надо просто рассечь ущемляющее кольцо и без пластики апоневроза ушить кожные покровы. В дальнейшем, после тщательной подготовки, больному можно выполнить пластическую операцию в плановом порядке. Хирургическая тактика при флегмоне грыжевого мешка. При осложнении флегмоной ущемленной паховой или бедренной грыжи операцию выполняют в два этапа. Операция начинается с нижней срединной лапаротомии. Во время ревизии устанавливается, какой орган ущемлен. Если это сальник, то производится резекция его. Если это ущемленная кишечная петля, то выполняют ее резекцию в пределах здоровых тканей, а затем накладывают межкишечный анастомоз. Пересеченные концы кишки, идущие к грыжевому кольцу, ушивают наглухо. После санации брюшной полости лапаротомная рана ушивается (первый этап операции). Только после этого делается рассечение тканей над грыжевым выпячиванием и вскрытие флегмоны. Омертвевшую петлю кишки убирают со стороны раны. Брюшина ушивается, а рана дренируется (рис. 18). Пластика грыжевых ворот производится в плановом порядке, после эпителизации гнойной раны. При ущемленной пупочной или околопупочной грыжи, осложненной флегмоной, выполняют операцию по способу Грекова. Суть этого способа состоит в следующем: окаймляющим поперечным разрезом вокруг грыжевого выпячивания производят рассечение всех слоев брюшной стенки, включая брюшину, и таким образом высекают единым блоком ущемленную грыжу в пределах здоровых тканей. Войдя в брюшную полость, пересекают ущемленный орган прокси мальнее странгуляции и удаляют грыжу целиком, не вскрывая ее. Если была ущемлена кишка, то между ее приводящим и отводящим отделами накладывают анатомоз. Производят пластику грыжевых ворот.
Рис. 18. Операция при флегмоне грыжевого мешка с некрозом ущемленной петли кишечника Послеоперационный период при ущемленной грыже требует значительно большего внимания, чем при плановом грыжесечении. Основными задачами лечения больных в этом периоде являются: 1) адекватное обезболивание; 2) борьба с интоксикацией; • подавление инфекции местно и в брюшной полости; • восстановление моторики желудочно-кишечного тракта; 5) профи лактика и лечение нарушений со стороны сердечнососудистой и дыхательной систем; 6) профилактика тромбоэмболических осложнений. Больных выдерживают на постельном режиме в течение 2-3 су ток (при отсутствии осложнений). Активные движения в постели, лечебная и дыхательная гимнастика проводятся уже через 6-8 часов пос ле операции. При обычном течении швы снимают на 8-9-й день. Общий срок нетрудоспособности после операции по поводу ущемленной грыжи составляют в среднем около 5 недель. Летальность при ущемленных грыжах остается высокой, со ставляя от 3 до 10%. Она напрямую зависит от сроков госпитализации и хирургического вмешательства: чем позже произведена операция с момента ущемления, тем хуже результаты. В случаях резекции кишки и сопутствующем перитоните летальность достигает 25-30%. Невправимая грыжа. Невправимой называют грыжу, содержимое которой невозможно вправить в брюшную полость. Невправимой грыжа становится в результате образования сращений внутренних органов между собой и с грыжевым мешком. Невправимость может быть полной или частичной. Довольно часто невправимые грыжи бывают многокамерными. В отличие от ущемления грыжевое выпячивание при невправимости обычно остается неизмененным по величине и форме, но при натуживании может увеличиваться в объеме. При пальпации невправимая грыжа безболезненна или слабо болезненна, при перкуссии дает тупой звук. Общее состояние больного удовлетворительное. Копростаз. Копростаз (каловый застой) в грыжевом мешке наблюдается обычно у пожилых и старых больных, склонных к запорам. Способствующими факторами являются ожирение, малоподвижный образ жизни, обильная еда. Явления копростаза развиваются медленно и сопровождаются упорными запорами, болями, тошнотой, общим недомоганием. Грыжевое выпячивание медленно увеличивается, оно почти безболезненно (в отличие от ущемленной грыжи), тестообразной консистенции. Симптом кашлевого толчка определяется, что также свидетельствует об отсутствии ущемления грыжи. Лечение при копростазе консервативное. Оно заключается в освобождении толстой кишки от содержимого. Это достигается с помощью легкого массажа грыжевого выпячивания, повторных клизм с вазелиновым маслом или с глицерином, опорожнения желудка с помощью зонда. Применение слабительных средств противопоказано, так как возникающее при этом переполнение приводящей петли способствует переходу копростаза в каловую форму ущемления. Воспаление грыжи. Это осложнение возникает вследствие инфицирования грыжевого мешка. Воспалительный процесс, как правило, начинается со стороны грыжевого содержимого. Однако проникновение инфекции в грыжевой мешок возможно и с кожных покровов, и из брюшной полости. Воспаление грыжи протекает обычно в острой форме и может быть серозным, серозно-фибринозным, гнойным и гнилостным. Реже наблюдается хроническое воспаление (туберкулез грыжи). Клиническая картина воспаления грыжи характеризуется тем, что процесс возникает остро, сопровождается резкими болями, рвотой, повышением температуры, напряжением и болезненностью в области грыжевого выпячивания, чем напоминает клинику ущемления грыжи. При дифференциальной диагностике этих осложнений грыжи, необходимо иметь в виду, что ущемлению обычно предшествует внезапное повышение внутрибрюшного давления с последующим быстрым нарастанием клинических проявлений острой кишечной непроходимости. При воспалении же грыжи имеются более выраженные воспалительные изменения со стороны крови и в области грыжевого выпячивания. Лечение воспаления грыжи, если оно вызвано инфицированием со стороны грыжевого содержимого, заключается в срочной операции с удалением источника инфицирования. Если причиной инфицирования грыжи являются воспалительные процессы на кожных покровах, то проводится консервативное лечение. Другие осложнения грыж (повреждения, инородные тела, ново образования) встречаются чрезвычайно редко. Рекомендуемая литература• Белоконев В.И., Пушкин С.Ю., Ковалева З.В. Пластика брюшной стенки при вентральных грыжах комбинированным способом // Хирургия. - 2000. - № 8. - С. 24-26. • Воскресенский Н.В., Горелик Е.Л. Хирургия грыж брюшной стенки.-М., 1965. • Егиев В.Н., Лядов К.В., Воскресенский П.К. Атлас оперативной хирургии грыж. - М., 2003. • Жебровский В.В., Мохамед Том Эльбашир. Хирургия грыж живота и эвентрации. - Симферополь, 2002. • Иоффе И.Л. Оперативное лечение паховых грыж. - М., 1968. • Кукуджанов Н.И. Паховые грыжи. - М., 1969. • Рутенберг Г.М., Левин Л.А. Видеоэндоскопические вмешательства на органах живота и забрюшинного пространства: Руководство для врачей. - СПб., 2002. - С. 225-237. • Тимошин А.Д., Юрасов А.В., Шестаков А.Л. Хирургическое лечение паховых и послеоперационных грыж брюшной стенки. - М., 2003. • Тоскин К.Д., Жебровский В.В. Грыжи живота. - М., 1990. 10.Хирургические болезни. Учебник / Под ред. М.И. Кузина. - Изд. 3-е. - М., 2002. П.Чижов Д.В., Шурыгин С.Н., Воскресенский П.К., Филаткина Н.В. Пластика пахового канала по Лихтенштейну и ее модификации // Герниология. - 2004. - № 1. - С. 43-50. |